最近、増えてきているがんです。
前立腺とは?
前立腺は男性特有の臓器です。膀胱の下に位置し、尿道のまわりを取り囲む構造で、栗の実のような形をしています。
前立腺は、排尿のときに尿の勢いを維持したり、精液の一部に含まれる前立腺液をつくることで、射精の補助をします。前立腺液には、PSAというタンパク質が含まれいて、PSAは前立腺から精液中に分泌されますが、ごく一部は血液中に取り込まれます。
前立腺がんとは
前立腺がんは、前立腺の細胞が、遺伝子の異常から、無秩序に自己増殖することにより発生します。早期に発見すれば治癒することが可能です。近くのリンパ節や骨に転移することが大多数をしめあすが、肝臓などに転移することもあります。前立腺がんの中には、進行がゆっくりで、寿命に影響しないと場合もあります。がん以外の原因で死亡した男性を調べた結果、前立腺がんであったことが確認されることがあります(ラテントがん)
症状
早期の前立腺がんは、自覚症状がありません。まれに、尿が出にくい、排尿の回数が多いなどの症状でみつかる場合もあります。進行すると、血尿や、腰痛などの骨への転移による痛みがみられることがあります。
原因
前立腺がんのリスクを高める要因として、前立腺がんの家族歴、高年齢が報告されています。その他にも肥満、食品(カルシウムの過剰摂取など)、喫煙などについて多くの研究が行われています。まだ明らかではない項目が多いです。
検査の種類
PSA検査
PSA検査は早期発見するための最も有用な採血による検査です。がんや炎症により前立腺組織が壊れると、本来尿や精液にでるはずのPSAが血液中に漏れ出し、血中の測定値が高くなります。
基準値は一般的には0~4ng/mLとされています。
PSA値が4~10ng/mLを「グレーゾーン」ともいい、25~40%の割合でがんが発見されます。
PSA値が10ng/mL以上の場合でも前立腺がんが発見されない場合もあります。
4ng/mL以下でも前立腺がんが発見されることもあります。
100ng/mLを超える場合には前立腺がんが強く疑われ、転移を検索するべきです。
PSAには、遊離型PSA(free PSA)と結合型PSA(complexed PSA)の2種類があります。
総PSA(total PSA)に対する遊離型PSAの割合(F/T比)は前立腺のほかの病気(前立腺肥大症など)との鑑別に用いられています。
F/T比が低い場合は前立腺がんの可能性が高いと考えます。
直腸診・経直腸エコー(経直腸的前立腺超音波検査)
直腸診は、医師が肛門から指を挿入して前立腺の状態を確認する検査です。
前立腺の表面に凹凸があったり、左右非対称であったり、非常に硬い所見がある場合には前立腺がんを疑います。
経直腸エコーは、超音波を発する器具(プローブ)を肛門から挿入します。そして、前立腺の大きさや形を調べることができあます。
前立腺生検
自覚症状、PSA値、直腸診、経直腸エコーなどから前立腺がんの疑いがある場合、診断のために前立腺生検を行います。
前立腺生検では、超音波前立腺の状態を確認しながら、細い針で前立腺を刺して組織を採取します。
初回の生検では10~12カ所の組織採取を行います。
前立腺生検でがんが発見されなかった場合にも、PSA検査を継続し、PSA値が上昇する場合には再生検が必要になることがあります。
前立腺生検の合併症には、出血、感染、排尿困難などがあります。
画像診断
画像診断ではCT検査、MRI検査、骨シンチグラフィ検査を行います。
CT検査では、リンパ節転移の有無や肺転移の有無を確認するために行われます。
MRI検査では、がんが前立腺内のどこにあるのか、前立腺の外へ浸潤がないか、リンパ節へ転移がないかなどを調べます。
最近の論文では、MRIでがんを評価することができます
病期と治療の選択
病期
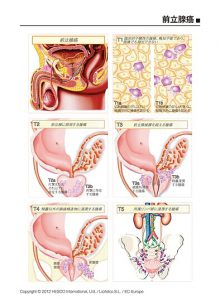
(1)TNM分類
一般的に、病期分類にはTNM分類が用いられています。
表1は病期分類をまとめたものです。病期は、身体所見、画像診断などから、TNM分類に基づいて診断します。
T:がんが前立腺の中にとどまっているか、周辺の組織・臓器にまで及んでいるか。
N:前立腺からのリンパ液が流れている近くのリンパ節(所属リンパ節)へ転移しているか。
M:離れた臓器への転移(遠隔転移)があるか。
T、N、Mはさらに数種類に分けられます。
表1 前立腺がんの病期分類
UICC TNM Classification of Malignant Tumours, 8th Edn, Wiley-Blackwell:2017, 191-192より作成
| T1 |
直腸診で明らかにならず、偶然に発見されたがん |
| T1a |
前立腺肥大症などの手術で切り取った組織の5%以下に発見されたがん |
| T1b |
前立腺肥大症などの手術で切り取った組織の5%を超えて発見されたがん |
| T1c |
PSAの上昇などのため、針生検によって発見されたがん |
| T2 |
直腸診で異常がみられ、前立腺内にとどまるがん |
| T2a |
左右どちらかの1/2までにとどまるがん |
| T2b |
左右どちらかだけ1/2を超えるがん |
| T2c |
左右の両方に及ぶがん |
| T3 |
前立腺をおおう膜(被膜)を越えて広がったがん |
| T3a |
被膜の外に広がっているがん(片方または左右両方、顕微鏡的な膀胱への浸潤) |
| T3b |
精のうまで及んだがん |
| T4 |
前立腺に隣接する組織(膀胱、直腸、骨盤壁など)に及んだがん |
| N0 |
所属リンパ節への転移はない |
| N1 |
所属リンパ節への転移がある |
| M0 |
遠隔転移はない |
| M1 |
遠隔転移がある |
(日本泌尿器科学会イラスト集)
リスク分類
転移のない前立腺がんは、3つの因子(T-病期、グリーソンスコア、PSA値)を用いて低リスク群、中間リスク群、高リスク群に分けられます。
主にNCCNのリスク分類(表2)が用いられています。
表2 転移のない前立腺がんに対するNCCNリスク分類
| 低リスク |
病期T1~T2a、グリーソンスコア6以下、PSA値10ng/mL未満 |
| 中間リスク |
病期T2b~T2c、グリーソンスコア7、または PSA値10~20ng/mL |
| 高リスク |
病期T3a、グリーソンスコア8~10、または PSA値20ng/mL以上 |
日本泌尿器科学会編「前立腺癌診療ガイドライン 2016年版」(メディカルレビュー社)より改変
グリーソンスコア(Gleasonスコア)は、前立腺がんの悪性度を表す病理学上の分類です。グリーソンスコアが6以下は性質のおとなしいがん、7は中くらいの悪性度、8~10は悪性度の高いがんとされています。
治療の選択
治療法は、標準治療に基づいて、体の状態や年齢、人生観の希望なども含め検討していきます。
前立腺がんの主な治療法は、監視療法、手術(外科治療)、放射線治療、内分泌療法(ホルモン療法)、化学療法です。複数の治療法が選択可能な場合があります。PSA値、腫瘍の悪性度(グリーソンスコア)、リスク分類、年齢、期待余命(これから先、どのくらい生きることができるかという見通し)、患者さんの治療に対する人生観が重要です
●生殖能力について
がんの治療が、生殖能力に影響することがあります。将来子どもをもつことを希望している場合には、妊孕(にんよう)性温存治療法(妊娠のしやすさを保つ治療)が可能か、治療開始前に担当医に相談する必要があります。
●フォーカルセラピーについて
フォーカルセラピーは、監視療法と手術などの根治的治療の中間に位置する治療概念で、がんを治療しながら正常組織を可能な限り残し、治療と身体機能の維持の両立をすすめることです。
前立腺内にとどまるがんでは、治療の選択肢の1つとなることがあります。
高密度焦点超音波療法(HIFU)、凍結療法、小線源療法などを用いることがあります。
手術(外科治療)
手術では、前立腺と精のうとリンパ節を摘出し、その後、膀胱と尿道をつなぐ前立腺全摘除術を行います。
手術はがんが前立腺内にとどまっており、期待余命が10年以上と判断される場合に行うことが最も推奨されていますが、前立腺の被膜を越えて広がっている場合でも対象となります。
手術の方法には、開腹手術、腹腔鏡手術、ロボット手術があります。
1)開腹手術(恥骨後式前立腺全摘除術)
開腹手術は、全身麻酔と硬膜外麻酔を行いながら、下腹部をまっすぐに切開して手術を行う方法です。
2)腹腔鏡手術(腹腔鏡下前立腺全摘除術)
腹腔鏡手術は、小さな穴を数カ所開けて、炭酸ガスで腹部をふくらませて、専用のカメラや器具で手術を行う方法です。開腹手術に比べて出血量が少なく創(きず)が小さいため、体への負担が少なく、合併症からの回復が早いといわれています。
3)ロボット手術(ロボット支援前立腺全摘除術)
ロボット手術は、下腹部に小さな穴を数カ所開けて、精密なカメラや鉗子(かんし)を持つ手術用ロボット(ダヴィンチ)を遠隔操作して行う方法です。微細な手の震えが制御され、拡大画面を見ながら精密な手術ができます。ロボット手術は、開腹手術と同等の制がん効果(がん細胞の増殖抑制効果)があり、開腹手術に比べ創が小さく、腹腔鏡手術と比較しても合併症からの回復が早いといわれています。
4)術後合併症
手術後の主な合併症には、尿失禁と性機能障害があります。
(1)尿失禁
手術の際に、尿の排出を調節する筋肉(尿道括約筋)が傷つくことで、尿道の締まりが悪くなり、咳(せき)をしたときなどに尿が漏れることがあります。予防策として、できる限り手術中に神経や尿道括約筋の温存を行いますが、完全に防ぐことは難しいとされます。
尿失禁は、多くの場合手術後数カ月続きますが、半年ほどで生活に支障ない程度に回復します。しかし、完全に治すことは難しいケースが報告されています。
(2)性機能障害
手術直後は、ほぼ確実に勃起障害が起こります。勃起障害の回復は、神経温存の程度、年齢、術前の勃起能などで異なりますが、完全に戻ることは難しいとされます。神経を温存した手術後の勃起障害には飲み薬での治療報告もあります。
放射線治療
放射線治療は、X線や電子線を照射してがん細胞を傷害し、がんを小さくする療法です。
外照射療法と、組織内照射療法があります。いくつかの方法がありますが、直接比較したデータがないため、どの方法が一番よいかはっきりとしたことはいえない現状です。
外照射療法
外照射療法は、体の外から前立腺に放射線を照射します。
治療範囲をコンピューターで前立腺の形に合わせることで、周囲の臓器(直腸や膀胱)にあたる量を減らす三次元原体照射や、その進化形である強度変調放射線治療(IMRT)が用いられる施設もあります。一般的に、1日1回、週5回で7~8週間前後を要します。
組織内照射療法(密封小線源療法)
組織内照射療法は、小さな粒状の容器に放射線を出す物質を密封した針のようなもの(放射線源)を前立腺の中に入れて体内から照射する方法です。がん組織のすぐ近くに放射線源があるため位置がずれにくく、非常に高い線量を照射することができます。
組織内照射療法で主なものは、永久的に埋め込む方法(密封小線源永久挿入療法[LDR:low dose rate])、一時的に埋め込む方法(高線量率組織内照射法[HDR:high dose rate])です。
内分泌療法(ホルモン療法)
精巣や副腎から分泌されるアンドロゲン(男性ホルモン)の刺激で前立腺がんが進行する特徴があります。内分泌療法は、アンドロゲンの分泌や働きを妨げる薬によって前立腺がんの増殖の勢いを抑えます。内分泌療法は第一選択に用いる場合もありますし、手術や放射線治療を行うことが難しい場合や、放射線治療の前あるいは後、がんがほかの臓器に転移した場合などにも用いることができます。
(1)内分泌治療の問題点
内分泌療法の問題点は、長く治療を続けていると反応が弱くなり、「再燃」が生じることが問題点です。再燃した場合は女性ホルモン剤や副腎皮質ホルモン剤などが使用されることがあります。これらも最初は効果がみられても、次第に効果が弱くなります。
(2)去勢抵抗性前立腺がんの治療
内分泌療法の効果が弱くなった状態の前立腺がんを去勢抵抗性前立腺がんといいます。去勢抵抗性前立腺がんの薬物治療として、アンドロゲン受容体を阻害するエンザルタミドや、アンドロゲン合成を阻害するアビラテロン酢酸エステルなどを用いる場合があります。また、化学療法や副腎皮質ホルモン剤での治療を組み合わせる治療オプションもあります。
(3)内分泌治療の副作用
内分泌療法の副作用には、ホットフラッシュ(のぼせ、ほてり、急な発汗)、性機能障害、乳房の症状、骨に対する影響、疲労などがあげられます。性機能障害では、勃起障害や性欲の低下が起こります。乳房が大きくなったり(女性化乳房)、乳頭に痛みを感じたりするケースもあります。骨に対する影響として、骨密度が低下し、骨折のリスクが増加します。

















この記事へのコメントはありません。